Kristalartritis
Gepubliceerd op: 07 januari 2022Kristallen worden normaal gesproken alleen gevormd in het lichaam bij de aanmaak van bot en tanden. Soms ontstaan er kristalneerslagen in bijvoorbeeld gewrichten, bindweefsel, pezen of in de urinewegen.
De kans op kristalvorming hangt af van verschillende factoren, zoals de (plaatselijke) concentratie van de stoffen waar het betreffende kristal uit bestaat, de zuurgraad en de temperatuur. Soms hangt kristalvorming samen met een stofwisselingsziekte.
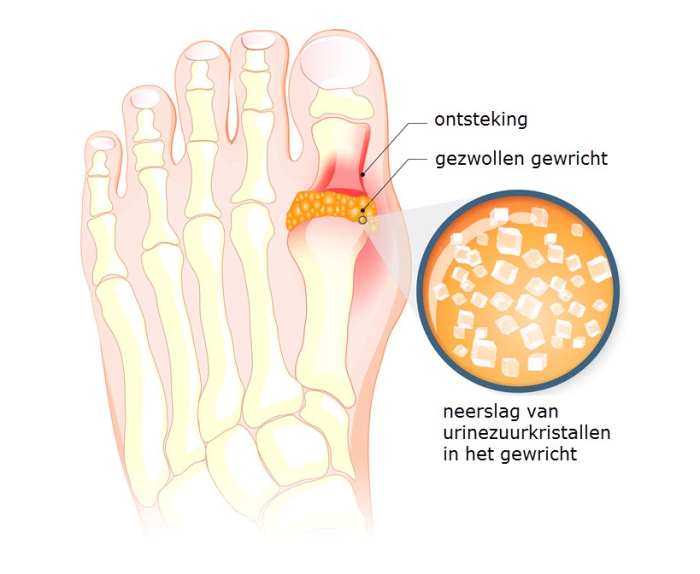
Kristalvorming in gewrichten of pezen kan een ontstekingsreactie veroorzaken, zogenoemde kristalartritis. De meest voorkomende vormen van kristalartritis zijn
Laatst bijgewerkt op: 07 januari 2022