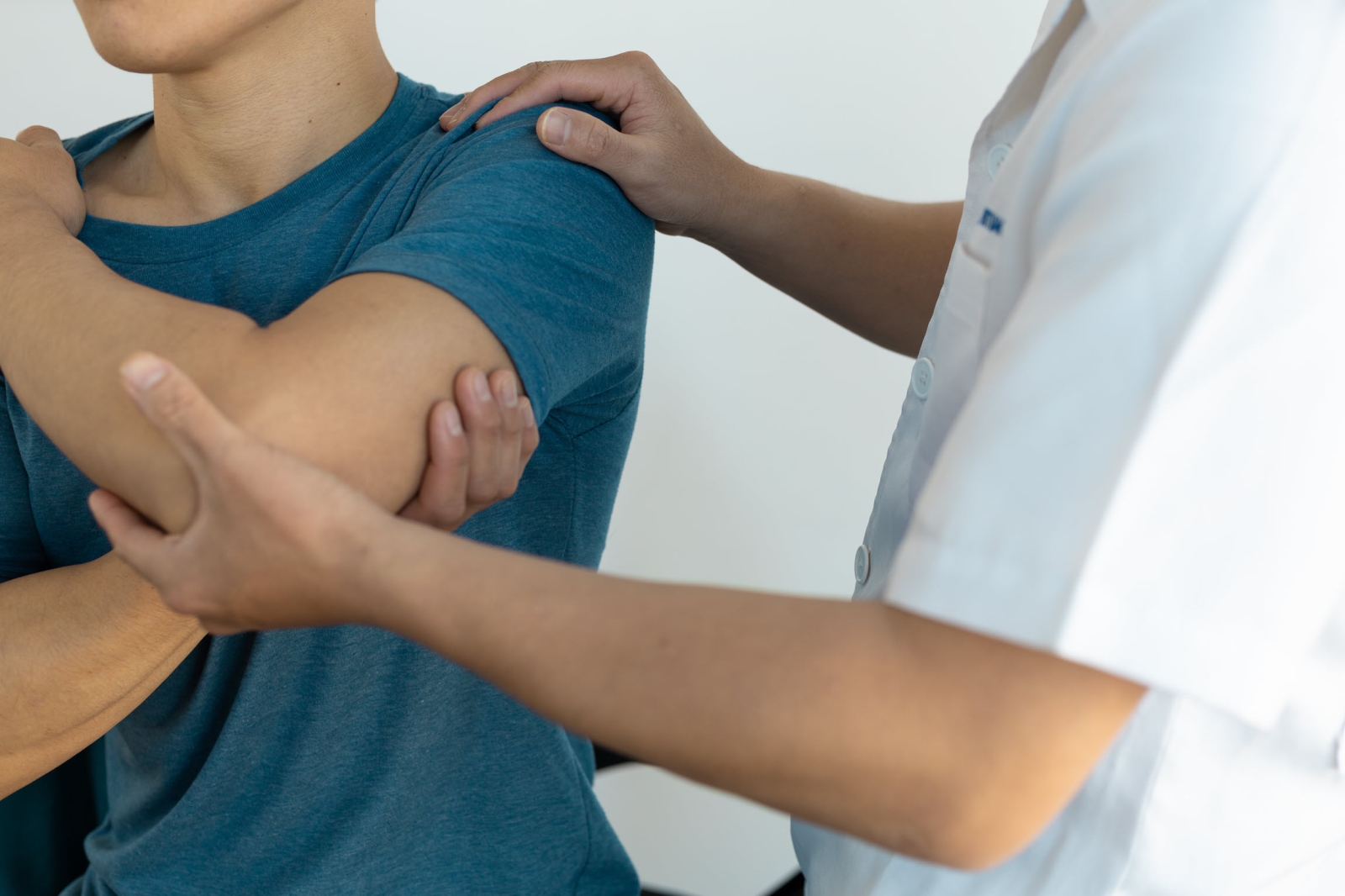
Reumatische bindweefselontstekingsziektes
Gepubliceerd op: 07 januari 2022Het afweersysteem van het lichaam (ook wel immuunsysteem) reageert normaal gesproken alleen tegen ziekteverwekkers uit de buitenwereld, zoals bacteriën of virussen. Wanneer de afweer reageert tegen de weefsels van het eigen lichaam, dan noemen we dit auto-immuun of auto-inflammatoire ziektes (‘auto’ betekent ‘zelf’). Bij reumatische bindweefselziektes worden vaak anti-stoffen gevormd tegen het eigen lichaam, zogenaamde 'auto-antistoffen'.
Het lichaam maakt bij deze reumatische bindweefselontstekingsziektes spontaan ontstekingen in de huid en het bindweefsel. (De Engelse benaming is ‘Connective tissue diseases’).
Naast huid en bindweefsel kunnen ook andere weefsels ontsteken, bijvoorbeeld gewrichten, nieren, zenuwen, longen, bloedvaten, spieren, ogen of darmen.
Diagnose
Omdat meerdere systemen in het lichaam ontstoken kunnen raken, worden het ‘systeemziektes’ genoemd. Het fenomeen van Raynaud komt regelmatig voor in combinatie met verschillende vormen van reumatische bindweefselontstekingsziektes.
Soms is nog geen duidelijke diagnose te stellen. Maar er kunnen ook symptomen van meerdere bindweefselontstekingsziektes aanwezig zijn.
Ontstaan
Bij het ontstaan van de aandoeningen kunnen verschillende factoren een rol spelen, zoals erfelijke aanleg, het vrouwelijke geslacht en omgevingsfactoren. Er is echter nog veel onbekend over het ontstaan van reumatische bindweefselontstekingsziektes.
Bindweefselontstekingsziekten:
Laatst bijgewerkt op: 07 januari 2022