Systemische lupus erythematodes (SLE)
Gepubliceerd op: 07 januari 2022Bij SLE ontstaan er spontaan afweerstoffen tegen delen van het eigen lichaam. Deze stoffen noemen we auto-antistoffen. Hierdoor kunnen ontstekingen ontstaan in weefsels, zoals de huid, bindweefsel, gewrichten, de nieren, zenuwen en bloedvaten. SLE is een reumatische bindweefselontstekingsziekte.
SLE komt voor bij ongeveer 30 op de 100.000 mensen en vaker bij vrouwen tussen de 25 en 35 jaar.
Oorzaak
Hoewel er veel onderzoek wordt gedaan, is het niet precies bekend waarom het afweersysteem ontstekingen veroorzaakt bij SLE. Onderzoek toont wel aan dat erfelijke aanleg, geslacht en omgevingsfactoren, zoals roken, een rol spelen bij het ontstaan van SLE.
Symptomen
De symptomen van SLE zijn afhankelijk van de weefsels die ontstoken zijn. SLE bestaat in veel verschillende vormen en verloopt bij iedere patiënt anders. Mensen met SLE kunnen de volgende klachten ervaren:
- Koorts (bij actieve SLE).
- Ontstekingen van de gewrichten in de vingers en/of huid.
- Overgevoeligheid voor zonlicht.
- Zweertjes in de mond.
- Witte, blauwe of rode, pijnlijke of gevoelloze vingers en/of tenen. Vaak als reactie op kou. Dit noemen we het fenomeen van Raynaud.
- Bloedarmoede of tekort aan witte bloedcellen.
- Grotere kans op trombose door problemen met de bloedstolling.
- Ontstekingen in de nieren, hart, bloedvaten (vasculitis), longen en hersenen. Dit komt minder vaak voor, maar is wel ernstiger.
Diagnose
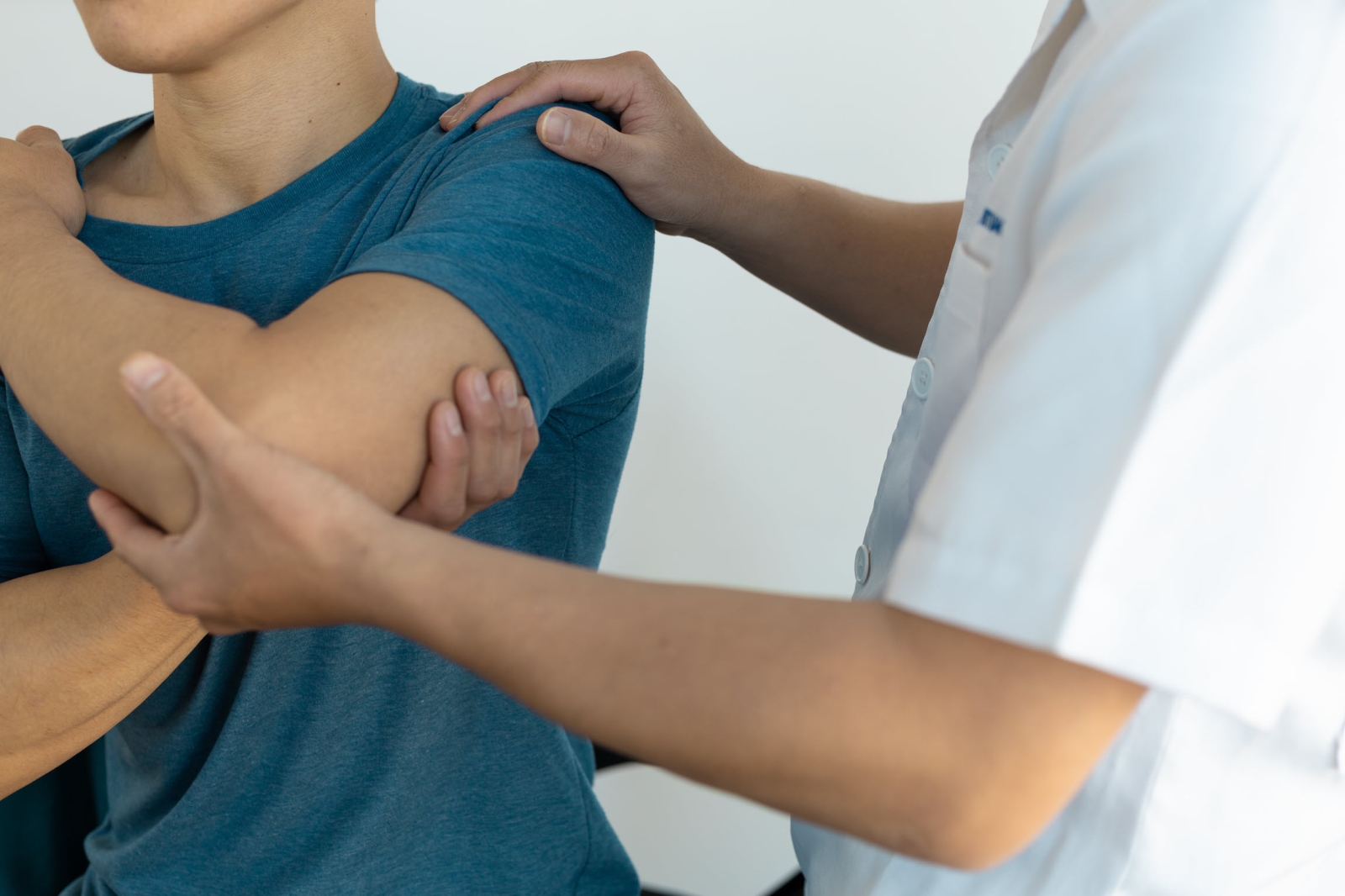
Om SLE vast te stellen, luistert de reumatoloog naar uw klachten en doet lichamelijk onderzoek.
Via een bloedonderzoek stelt de reumatoloog vast of er sprake is van verhoogde ontstekingswaardes, zoals BSE en CRP. Het bloedonderzoek toont ook aan of er auto-antistoffen, zoals ANA en antistoffen tegen dubbelstrengs DNA, in het bloed aanwezig zijn. Als er een tekort is in de bloedcellen, dan blijkt dit ook uit het bloedonderzoek.
Daarnaast doet de reumatoloog een urineonderzoek om vast te stellen of er sprake is van een ontsteking in de nieren.
Afhankelijk van de klachten, betrekt de reumatoloog andere artsen bij de diagnose, zoals een dermatoloog, internist-nefroloog of neuroloog.
Voor het stellen van de diagnose SLE gebruikt de reumatoloog een lijst met (ziekte-)criteria. Bij de ene patiënt kan de diagnose om andere redenen zijn gesteld dan bij een andere patiënt, omdat de symptomen per patiënt verschillen.
Behandeling
De behandeling van SLE bestaat uit verschillende medicijnen, zoals hydroxychloroquine (plaquenil), Prednison en andere DMARD’s. De meeste DMARD’s en prednison kunnen de weerstand verminderen, waardoor de kans op infecties iets kan toenemen.
Laatst bijgewerkt op: 26 april 2022